Trừu tượng
Nhiễm trùng đường tiết niệu (UTI) là một bệnh nhiễm trùng do Enterobacter cloacae vi khuẩn ảnh hưởng đến một phần của đường tiết niệu. Khi nó ảnh hưởng đến đường tiết niệu dưới. Nó được gọi là viêm bàng quang đơn giản (nhiễm trùng bàng quang) và khi nó ảnh hưởng đến đường tiết niệu trên. Nó được gọi là viêm bể thận (nhiễm trùng thận).
Đặt ống thông tiểu làm tăng nguy cơ nhiễm trùng đường tiết niệu. Nguy cơ nhiễm trùng liên quan có thể được giảm bằng cách đặt ống thông chỉ khi cần thiết. Sử dụng kỹ thuật vô trùng để đặt và duy trì dẫn lưu kín không bị cản trở của ống thông. 60 mẫu nước tiểu của bệnh nhân nam bị UTI đã được kiểm tra. 25 trong số đó là một mẫu ống thông nước tiểu và 35 trong số đó không có triệu chứng. Cho thấy Enterobacter cloacae đã được phân lập.
Giới thiệu
Nhiễm trùng đường tiết niệu (UTI) là do vi trùng, thường là vi khuẩn xâm nhập vào niệu đạo và sau đó là bàng quang. Điều này có thể dẫn đến nhiễm trùng. Phổ biến nhất là ở chính bàng quang, có thể lan đến thận (1). Hầu hết thời gian, cơ thể bạn có thể loại bỏ các vi khuẩn này. Tuy nhiên, một số điều kiện làm tăng nguy cơ mắc UTI. Nhiễm trùng tiểu là một bệnh nhiễm trùng do vi khuẩn ảnh hưởng đến một phần của đường tiết niệu.
Khi nó ảnh hưởng đến đường tiết niệu dưới, nó được gọi là viêm bàng quang đơn giản (nhiễm trùng bàng quang) và khi nó ảnh hưởng đến đường tiết niệu trên. Nó được gọi là viêm bể thận (nhiễm trùng thận) (2). Các triệu chứng từ đường tiết niệu dưới bao gồm đi tiểu đau đớn và đi tiểu thường xuyên hoặc đi tiểu (hoặc cả hai). Trong khi những người bị viêm bể thận bao gồm sốt và đau sườn bên cạnh các triệu chứng của UTI thấp hơn, ở người già và trẻ nhỏ, các triệu chứng Có thể mơ hồ.
Tác nhân gây bệnh
Hai loại là Escherichia coli, tuy nhiên các vi khuẩn, vi rút hoặc nấm khác hiếm khi là nguyên nhân (3). Nhiễm trùng đường tiết niệu xảy ra phổ biến ở phụ nữ hơn nam giới. Với một nửa số phụ nữ có ít nhất một lần nhiễm trùng tại một số thời điểm trong cuộc sống của họ. Tái phát là phổ biến (2). Các yếu tố rủi ro bao gồm giải phẫu phụ nữ, quan hệ tình dục và tiền sử gia đình (3).
Viêm bể thận, nếu nó xảy ra, thường sau khi bị nhiễm trùng bàng quang nhưng cũng có thể. Là kết quả của nhiễm trùng máu. Chẩn đoán ở phụ nữ trẻ khỏe mạnh có thể chỉ dựa trên các triệu chứng. Ở những người có triệu chứng mơ hồ. Chẩn đoán có thể khó khăn vì vi khuẩn có thể có mặt mà không bị nhiễm trùng (3).
Trong trường hợp phức tạp hoặc nếu điều trị thất bại, nuôi cấy nước tiểu có thể hữu ích. Ở những người bị nhiễm trùng thường xuyên, kháng sinh liều thấp có thể được coi là một biện pháp phòng ngừa. Trong trường hợp không biến chứng. Nhiễm trùng đường tiết niệu dễ dàng được điều trị bằng một đợt kháng sinh ngắn. Mặc dù khả năng kháng nhiều loại kháng sinh được sử dụng để điều trị tình trạng này đang gia tăng (3,12). Trong các trường hợp phức tạp, có thể cần dùng kháng sinh dài hơn hoặc tiêm tĩnh mạch. Và nếu các triệu chứng không được cải thiện trong hai hoặc ba ngày, cần xét nghiệm chẩn đoán thêm.
Ở phụ nữ
Nhiễm trùng đường tiết niệu là dạng nhiễm khuẩn phổ biến nhất với 10% nhiễm trùng đường tiết niệu hàng năm (3). Các vi khuẩn gây nhiễm trùng đường tiết niệu thường xâm nhập vào bàng quang thông qua niệu đạo, tuy nhiên, nhiễm trùng cũng có thể xảy ra qua máu hoặc lymp.
Người ta tin rằng vi khuẩn thường được truyền đến niệu đạo từ ruột, với những người phụ nữ có nguy cơ cao hơn do giải phẫu của họ (3). Sau khi xâm nhập vào bàng quang, E. Coli có thể bám vào thành bàng quang và hình thành màng sinh học chống lại phản ứng miễn dịch của cơ thể lên bàng quang và thận và gây nhiễm trùng (4,11). Phụ nữ có xu hướng bị nhiễm trùng bàng quang nhiều hơn nam giới.
Kết luận
Điều này có lẽ là do phụ nữ có niệu đạo ngắn hơn, do đó vi trùng dễ dàng di chuyển lên các mụn nước của họ, quan hệ tình dục có thể giúp vi trùng dễ dàng xâm nhập vào niệu đạo của bạn (4). Các vi khuẩn gây nhiễm trùng thận (viêm bể thận) nói chung là cùng một loại vi khuẩn gây viêm bàng quang, có một số bằng chứng, tuy nhiên, các chủng E. coli trong viêm bể thận có độc lực cao hơn (có khả năng lây lan và gây bệnh). Vì những lý do không được hiểu rõ. Một số phụ nữ bị nhiễm trùng bàng quang hết lần này đến lần khác (13).
Vi khuẩn xâm nhập vào niệu đạo và đi lên đường tiết niệu là nguyên nhân thường gặp của nhiễm trùng đường tiết niệu (UTI). Vi khuẩn thường sống trong ruột già và có trong phân là nguồn lây nhiễm phổ biến nhất (5,8,9) . UTI phức tạp có liên quan đến các điều kiện vật lý hoặc cấu trúc có thể được gây ra bởi một phạm vi rộng hơn của sinh vật. E. coli vẫn là sinh vật phổ biến nhất. Nhưng những loài khác bao gồm Klebsiella, P. mirabilis và Citrobacter (6,7,10).
Nguyên liệu và phương pháp
Các mẫu nước tiểu giữa dòng 350 bệnh nhân nam từ 45 đến 80 tuổi và bị UTI đã tham dự một phòng khám tiết niệu ở thành phố y tế ở Baghdad. Từ tháng 7 đến tháng 11 năm 2012. Được thực hiện trong bình chứa vô trùng ngay lập tức kiểm tra các đặc tính vật lý. Hóa học và kính hiển vi nước tiểu.
Nguyên Liệu
Trong phân tích nước tiểu tiêu chuẩn, mùi, màu sắc và độ trong của nước tiểu được đánh giá đầu tiên cho sự hiện diện. Có thể của nước tiểu có mùi mạnh, tiểu máu (nước tiểu đỏ), nước tiểu (nước tiểu đục) hoặc tiền gửi tinh thể phốt phát (nước tiểu đục). Được tiêm với vòng bạch kim tiêu chuẩn (hợp kim vonfram Jorgensen, vòng dây hiệu chuẩn 4 mm, 0,01 ml nước tiểu được cấy vào môi trường thạch MacConkey và môi trường thạch đậu nành Trypticase với 5% máu cừu và agar xanh methyline (Scott Labs) và sau đó được ủ ở 37oC trong 48 giờ.
Các sinh vật được định lượng và sau đó được xác định bởi API 20E (Biomerioux, Pháp) và nhân vật phản ứng thử nghiệm sinh hóa đã xem bảng (4). Chiếm tới 100.000 sinh vật trên mỗi ml hoặc lớn hơn. 25 trong số những bệnh nhân này đã thực hành đặt ống thông không liên tục và họ có ống thông Foley. Ống thông siêu âm hoặc bàng quang illoop. Những con đực còn lại người không thực hành đặt ống thông tiểu. Những người đàn ông không có triệu chứng này trước đây đã được thực hiện các thủ tục tiết niệu. Đặc biệt là phẫu thuật cắt bỏ niệu đạo để làm giảm bệnh niệu quản tắc nghẽn. Được theo dõi tại phòng khám ngoại trú thường xuyên trong một năm của chương trình đánh giá sau phẫu thuật.
Những đối tượng này
đã không được dùng thuốc và được yêu cầu quay lại phòng thí nghiệm trong vòng một tuần để được cấy nước tiểu lần thứ hai. Khi bệnh nhân trả lại một mẫu vật khác đã thu được được xử lý theo cách giống hệt với mẫu đầu tiên.
Phương pháp
Chẩn đoán nhiễm trùng đường tiết niệu dựa trên phát hiện kính hiển vi của hơn 5 tế bào bạch cầu trên trường năng lượng cao trên kính hiển vi nước tiểu và số lượng khuẩn lạc 105 / ml của mầm bệnh. Ở những bệnh nhân moribund. Nước tiểu cũng được thu thập thông qua việc chọc thủng vùng kín hoặc đặt ống thông tiểu. Sau khi rửa vùng sinh dục bằng xà phòng và nước. Dòng giữa, sạch sẽ, mẫu sáng sớm được thu thập trong một thùng chứa tiệt trùng.
Tất cả các kháng sinh đã được ngưng 72 giờ trước khi thu thập nước tiểu để nuôi cấy và nhạy cảm. Mẫu nước tiểu được chuyển đến phòng thí nghiệm trong vòng 1 giờ sau khi lấy. Trong trường hợp trì hoãn, các mẫu nước tiểu được giữ ở 4oC và được phân tích trong vòng 6 giờ sau khi thu thập. Các mẫu nước tiểu được nuôi cấy trong môi trường thạch máu cừu 5% và môi trường thạch MacConkey. Cấy được thực hiện với sự trợ giúp của một vòng cỡ 0,001ml.
Tất cả các tấm mẫu được ủ trong 48 giờ ở 37oC trong 5-10% carbon dioxide để tăng trưởng yếm khí. Nhận dạng vi khuẩn được thực hiện bằng ống kính tay và các xét nghiệm sinh hóa tiêu chuẩn. Nhiều tăng trưởng đã đạt được trong trường hợp tăng trưởng ít ỏi; văn hóa được lặp lại một lần nữa trước khi chấp nhận kết quả. Các chi tiết của từng bệnh nhân đã được ghi lại trong một proforma.
Catheterization
Đề cập đến sự hiện diện của ống thông Foley, bao cao su hoặc siêu âm trong 48 giờ trở lên. Thời gian đặt ống thông được tính bằng cách đo số ngày giữa ngày đầu tiên đặt ống thông và ngày lấy mẫu nước tiểu. Bao gồm mọi khoảng thời gian không có ống thông trong 48 giờ hoặc ít hơn xem bảng (1). Đặt ống thông mạn tính được định nghĩa là thời gian đặt ống thông hơn 30 ngày.
Số lượng tế bào bạch cầu trong huyết thanh lớn hơn 10 000 /? L (để chuyển đổi thành × 109 / L, nhân với 0,001) được coi là tăng bạch cầu. Hơn 10 tế bào hồng cầu và 10 tế bào bạch cầu trên một trường năng lượng cao thông qua kính hiển vi tự động của nước tiểu được xác định tiểu máu và tiểu niệu tương ứng (Bảng 2).
Kết quả
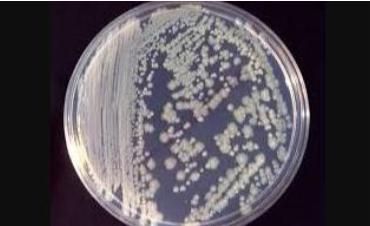
Dữ liệu của chúng tôi xác nhận tuyên bố rằng những người đàn ông trưởng thành không được đặt ống thông không có bàng quang vòng bụng. Cho thấy một mẫu nước tiểu giữa dòng sạch có chứa hơn 100.000 CFU. Enterobacter cloacae mỗi ml trong nuôi cấy thuần túy có thể được coi. Là chẩn đoán nhiễm trùng đường tiết niệu không triệu chứng ( Bảng 1, 2 và 3).
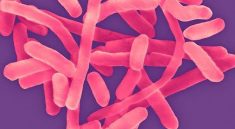
Enterobacter cloacae
Phân lập được xác định là Enterobacter cloacae bằng cách sử dụng các phản ứng sinh hóa (Bảng 4) và được xác nhận bằng cách sử dụng các hệ thống API 20E. Nồng độ ức chế tối thiểu được thực hiện bằng các chất chống vi trùng khác nhau (Bảng 5). Khả năng sinh sản của nuôi cấy nước tiểu đơn có chứa vi khuẩn niệu đáng kể xảy ra độc lập với nguồn mô của nhiễm trùng.
Một nền văn hóa nước tiểu duy nhất bao gồm hơn 100.000 sinh vật mỗi ml đủ để thiết lập chẩn đoán nhiễm trùng đường tiết niệu không triệu chứng và ở bệnh nhân đặt ống thông tiểu. Tuy nhiên, ở bệnh nhân không có triệu chứng, nước tiểu có mùi hoặc có mùi hôi không phải. Là chỉ định cho việc đi tiểu, nuôi cấy hoặc điều trị bằng kháng sinh. Một nghiên cứu về cư dân tại các cơ sở chăm sóc dài hạn với ống thông tiểu. Vi khuẩn niệu mạn tính được điều trị bằng kháng sinh. Không điều trị cho thấy không có sự khác biệt về tỷ lệ mắc sốt hoặc từ chối. Tuy nhiên, những bệnh nhân được điều trị bằng kháng sinh có tỷ lệ kháng vi khuẩn tiếp theo cao gấp đôi.
Chúng tôi đã chỉ ra rằng thời gian phân phối bệnh nhân của ống thông được giới thiệu (Foley và suprabubic) làm tăng CFU trung bình / ml. Trong thời gian hơn 30 ngày, các khuẩn lạc Enterobacter cloacae được thu hoạch bảng (6).
Hồ sơ độ nhạy cảm với kháng sinh của uropathogenes
Chúng tôi đã quan sát thấy các chủng Enterobacter cloacae phân lập được nhạy cảm. Với tỷ lệ tương tự như ampicillin, Gentamicin, Carbenicillin, kanamycin, Tobramycin, Amikacin và cephotaxime. Cháng với Cephaloth xác định vi khuẩn nhạy cảm và kháng với kháng sinh. Bằng cách đo đường kính của vùng ức chế bằng mm. Sau đó so sánh với đường kính tiêu chuẩn được cài đặt trong thang đo tiêu chuẩn (Bảng 3,7). Tỷ lệ dương tính với nuôi cấy được tìm thấy gần như giống nhau ở bệnh đái tháo đường và bệnh nhân nội trú ở cả hai nhóm UTI và ABU (p <0,001). Những dữ liệu thu được theo Hệ thống phân tích thống kê (SAS) 2004. (Hướng dẫn sử dụng hệ thống Anaylsis thống kê. Phiên bản thống kê lần thứ 7, phiên bản SAS .Inst. Inc. Cary N.C. USA) (Bảng 2,8,9 và 10).
Thảo luận
Nghiên cứu này mô tả lần đầu tiên phân lập và xác định Enterobacter cloacae ở Iraq. Gây ra UTI ở cả bệnh nhân nam không có triệu chứng và không thông tim, xem bảng (1). Mặc dù tiện ích hạn chế của py niệu trong chẩn đoán nhiễm trùng đường ruột. Chúng tôi thấy rằng nó có liên quan đến sự gia tăng hơn 3 lần. Trong việc sử dụng kháng sinh không phù hợp, xem bảng (3). Các hướng dẫn gần đây nêu cụ thể rằng bệnh tiểu niệu kèm theo nhiễm trùng tiểu không triệu chứng không phải. Là một chỉ định điều trị kháng sinh ..
Biến chứng nhiễm trùng
Chúng tôi thấy rằng các biến chứng nhiễm trùng với Enterococcus rất hiếm, hỗ trợ cho khuyến cáo không điều trị ABU. Ngay cả trong bệnh nhân mắc Enterococcus -mobicid xem bảng (2). Các đặc điểm liên quan đến UTI trái ngược với ABU được thể hiện trong (Bảng 2). Trong khi suy giảm miễn dịch do bất kỳ nguyên nhân nào không liên quan đáng kể đến UTI so với ABU. Catheterization có liên quan đến tăng UTI gần gấp 2 lần so với ABU.
Có ít nhất 105 CFU / mL Enterococcus có liên quan đến khả năng mắc UTI cao gấp 3 lần so với ABU, với độ nhạy 41% và độ đặc hiệu 83%. Bất kỳ ống thông tiểu nào được đặt càng lâu. Nguy cơ phát triển vi khuẩn và nhiễm trùng càng cao. Trong hầu hết các trường hợp nhiễm trùng tiểu do catheter, không có triệu chứng. Do nguy cơ nhiễm trùng rộng hơn. Tuy nhiên, bất cứ ai cần đặt ống thông nên được kiểm tra nhiễm trùng. Chỉ nên sử dụng ống thông khi cần thiết và nên loại bỏ càng sớm càng tốt.
Bệnh nhân không có triệu chứng
Nước tiểu có mùi hoặc có mùi hôi không phải là chỉ định cho việc đi tiểu. Nuôi cấy hoặc điều trị bằng kháng sinh. Một nghiên cứu về cư dân tại các cơ sở chăm sóc dài hạn với ống thông tiểu. Vi khuẩn niệu mạn tính được điều trị bằng kháng sinh. Hoặc không điều trị cho thấy không có sự khác biệt về tỷ lệ mắc sốt hoặc tái nhiễm. Tuy nhiên, những bệnh nhân được điều trị bằng kháng sinh. Có tỷ lệ mắc vi khuẩn kháng kháng sinh tiếp theo cao gấp đôi so với bảng (3).
Các đặc điểm liên quan đến UTI trái ngược với ABU được thể hiện trong (Bảng 2, 3), tập hợp bạch cầu trung tính (số lượng bạch cầu trung tính tuyệt đối <1000 /? L) có khả năng mắc UTI cao hơn 3 lần so với bệnh nhân không dị ứng. Catheterization có liên quan đến tăng UTI gần gấp 2 lần so với ABU. Có ít nhất 105 CFU / ml Enreococcus có liên quan đến khả năng mắc UTI cao gấp 3 lần so với ABU, với độ nhạy 41% và độ đặc hiệu 83%.
Trong khi tăng bạch cầu
Ngoại biên không liên quan đến UTI, py niệu là 3,2 lần và tiểu máu vi thể có khả năng liên quan đến UTI cao gấp 2,6 lần so với ABU. Tuy nhiên, độ nhạy và độ đặc hiệu thấp đối. Mối quan hệ của py niệu với UTI và mối quan hệ của tiểu máu vi thể với UTI (Bảng -2). Các cư dân lớn tuổi trong các cơ sở chăm sóc dài hạn. Đã cho thấy không có lợi ích từ việc sàng lọc. Hoặc điều trị kháng khuẩn đối với bệnh nhiễm trùng tiểu không triệu chứng. Mặc dù điều trị bằng kháng sinh không làm giảm nhiễm trùng triệu chứng. Hoặc cải thiện khả năng sống sót. Nhưng có sự gia tăng tỷ lệ tác dụng kháng khuẩn bất lợi. Tái nhiễm với các sinh vật kháng kháng sinh.
Trong nghiên cứu này, chúng tôi đã tìm thấy các chủng kháng đa kháng thuốc. Có khả năng kháng với hầu hết các chất chống vi trùng được thử nghiệm. Điều này phản ánh thực tế rằng ampicillin, tetracycline và streptomycin. Là những kháng sinh được kê đơn phổ biến nhất trong bệnh viện. Ngay cả trước khi có kết quả phân tích nước tiểu. Cũng dễ dàng có sẵn nhất trên thị trường. Mà không cần kê đơn và vì chúng cũng rất rẻ về chi phí. Một bản tóm tắt về các loại kháng sinh khác nhau. Được sử dụng trong thời gian nghiên cứu được trình bày trong Bảng 1. Đã đánh giá mức độ phổ biến của Enterobacter cloacae. Liên quan đến UTI để xác định các loại thuốc chống vi trùng của họ.
Gentamicin và Cefotaxime
Vẫn cho thấy hiệu quả cao đối với Enterobacter cloacae. Vì nhiều cơ chế hoạt động của nó. Dường như đã cho phép nó duy trì hoạt động mạnh mẽ chống lại mầm bệnh. Tỷ lệ kháng tổng thể đối với SXT được tìm thấy trong nghiên cứu này. Là đáng kể và cao hơn so với báo cáo của nhiều công nhân (Zhanel et al., 2000). Trong những thập kỷ qua, SXT hoặc trimethoprim đơn thuần đã được sử dụng rộng rãi như một liệu pháp. Thực nghiệm trong điều trị nhiễm trùng đường tiết niệu do E. coli.
Trong nghiên cứu này, chúng tôi đã tìm thấy các chủng vi khuẩn Enterobacter cloacae đa kháng kháng ampicillin, tetracycline. Là loại kháng sinh được kê đơn phổ biến nhất trong bệnh viện. Ngay cả trước khi có kết quả phân tích nước tiểu. Cũng dễ dàng nhất trên thị trường mà không cần kê đơn. Vì chúng về chi phí cũng rất rẻ. Cho thấy khả năng kháng ít nhất 4 loại kháng sinh khác nhau. Cho thấy sự hiện diện của áp lực chọn lọc mạnh mẽ từ các loại kháng sinh trong cộng đồng. Mặc dù có rất ít thông tin về sự phổ biến của Enterobacter cloacae niệu sinh dục ở Iraq [15, 16], nghiên cứu này có thể là một bổ sung quan trọng của các nghiên cứu UTI gây ra bởi mầm bệnh nghiêm trọng này ở Iraq.
Kết luận
Enterobacter cloacae được phân lập từ cả UTI và vi khuẩn không triệu chứng. Các ống thông tiểu trong không kiểm soát khẩn cấp. Có thể không dẫn đến tiếp tục hoặc giảm nhiễm trùng tái phát. Nhiễm trùng tiểu không triệu chứng rất phổ biến ở người cao tuổi. So với các nhóm tuổi khác được nghiên cứu.
>>> Thao khao thêm ở bản gốc: Enterobacter cloacae